
ISABELLE SAVARD, RICHARD LITTLE, MONIQUE BENOIT, SYLVIE CHARETTE, AGATHE DESCHAMPS, HUGO BISSONNET /
Richard Little, M.Sc., économiste de la santé consultant et tuteur externe, London School of Hygiene and Tropical Medicine
Monique Benoit, Ph. D., sociologue de la santé, professeure titulaire en sciences infirmières, Université du Québec en Outaouais (UQO), membre de l’équipe de RISSC+
Sylvie Charette, Ph. D., infirmière, professeure agrégée en sciences infirmières, Université du Québec en Outaouais (UQO), membre de l’équipe de RISSC+
Agathe Deschamps, MPH et spécialiste en santé publique au service cantonal de la santé publique du Canton de Neuchâtel, Suisse
Hugo Bissonnet, mMBA, directeur général, Centre Sida Amitié et membre de l’équipe de RISSC+
Correspondance :
Isabelle Savard
Université du Québec en Outaouais
5, rue Saint-Joseph, pièce J-2214
Saint-Jérôme (Québec), Canada J7Z 0B7
Téléphone : (450) 530-7616 poste 4818
isabelle.savard@uqo.ca
Résumé
Contexte : L’Amérique du Nord subit une vague sans précédent de surdoses, souvent liées aux opioïdes. Elle touche les personnes utilisatrices de drogues, mais également celles qui consomment des opioïdes prescrits. Plusieurs stratégies sont utilisées pour réduire les méfaits et les décès liés aux surdoses. Cette étude vise à identifier les stratégies nord-américaines en réponse à la crise, ainsi que les obstacles et les facilitateurs dans leur développement et leur accès.
Méthodologie : Une analyse du contenu explicite de revues systématiques a été réalisée. La recherche documentaire a été faite dans les bases de données CINAHL, Medline, PsychINFO et PubMed en utilisant les lignes directrices PRISMA. Une évaluation de la qualité des articles retenus a été réalisée en utilisant l’outil d’évaluation du programme de compétences en évaluation critique (CASP).
Résultats : Neuf revues systématiques ont été retenues et concernaient des stratégies ciblant : la prescription d’opioïdes ou d’alternatives ; la distribution de naloxone ; les interventions psychosociales en conjonction avec les traitements aux agonistes des opioïdes ; et la recherche sur le trouble d’utilisation de substances opioïdes. Plusieurs obstacles et éléments facilitateurs ont été identifiés en lien avec ces stratégies. Elles sont le plus souvent déployées sur les plans communautaire et social, à grande échelle, et rarement sur les plans individuel et interpersonnel.
Conclusions : Cette étude a identifié des stratégies utilisées en Amérique du Nord face à la crise des opioïdes, leurs facilitateurs et leurs obstacles. À l’exception de la distribution de naloxone, les stratégies évaluées n’avaient que peu ou pas d’efficacité démontrée pour prévenir les surdoses ou les méfaits associés. Une réflexion s’impose quant à l’arrimage entre la recherche et les besoins des personnes à risque de surdose afin de réduire les complications et les décès liés aux opioïdes. Pour y arriver, il est nécessaire d’individualiser les stratégies en fonction des besoins des personnes.
Mots-clés : opioïde, surdose, décès, naloxone, stratégie, crise
Strategies to address the opioid crisis: A review of systematic reviews
Abstract
Background : North America is experiencing an unprecedented wave of overdoses, often related to opioids. It affects not only people who use drugs, but also those who use prescribed opioids. Several strategies are being used to reduce the harm and deaths associated with overdoses. This study aims to identify North American strategies in response to the crisis, as well as the barriers and facilitators to their development and access.
Methods: A review of systematic reviews was conducted. The literature search was conducted in the CINAHL, Medline, PsychINFO and PubMed databases using PRISMA guidelines. A quality assessment of the selected articles was conducted using the Critical Appraisal Skills Program (CASP) assessment tool.
Results: Nine systematic reviews were selected for strategies targeting: the prescription of opioids or alternatives; naloxone distribution ; psychosocial interventions in conjunction with opioid agonist therapy; and research on opioid use disorder. Several barriers and facilitators were identified in relation to these strategies. They are most often deployed at the community and societal levels, on a large scale, and rarely at the individual and interpersonal levels.
Conclusions: This study identified strategies used in North America to address the opioid crisis, their facilitators, and barriers. Except for naloxone distribution, the strategies evaluated had little or no demonstrated effectiveness in preventing overdose or associated harms. Thought needs to be given to linking research to the needs of people at risk of overdose in order to reduce opioid-related complications and deaths. To achieve this, it is necessary to individualize strategies based on the needs of individuals.
Keywords: opioid, overdose, death, naloxone, strategy, crisis
Estrategias ante la crisis de opioides:
análisis de revisiones sistemáticas
Resumen
Contexto: América del Norte sufre una ola sin precedentes de sobredosis, a menudo relacionadas con los opioides, que afecta a las personas consumidoras de drogas e igualmente a quienes consumen opioides prescriptos. Se utilizan varias estrategias para reducir los daños y las muertes ligadas a las sobredosis. Este estudio tiene como objetivo la identificación de las estrategias norteamericanas en respuesta a la crisis, así como los obstáculos y los facilitadores en su desarrollo y su acceso.
Metodología: Se ha llevado a cabo un análisis del contenido explícito de revisiones sistemáticas. La búsqueda documental se ha realizado en las bases de datos CINAHL, Medline, PsychINFO y PubMed, utilizando las líneas directrices de PRISMA. Se ha hecho una evaluación de la calidad de los artículos retenidos utilizando la herramienta de evaluación del programa de competencias en evaluación crítica (CASP).
Resultados: Se retuvieron nueve revisiones sistemáticas concernientes a estrategias enfocadas en lo siguiente: la prescripción de opioides o de alternativas; la distribución de naloxona; las intervenciones psicosociales juntamente con los tratamientos con agonistas de los opioides y la investigación sobre el trastorno de utilización de sustancias opioides. Se identificaron numerosos obstáculos y elementos facilitadores relacionados con estas estrategias, que a menudo se aplican en los planos comunitario y social en gran escala y raramente en el plano individual o interpersonal.
Conclusiones: Este estudio ha identificado estrategias utilizadas en América del Norte ante la crisis de los opioides, sus facilitadores y sus obstáculos. Con la excepción de la distribución de naloxona, las estrategias evaluadas presentaban poca o ninguna eficacia demostrada para prevenir las sobredosis o los daños relacionados. Se impone una reflexión en lo que respecta al acercamiento entre la investigación y las necesidades de las personas que están a riesgo de sobredosis para poder reducir las complicaciones y las muertes ligadas a los opioides. Para lograrlo, es necesario individualizar las estrategias en función de las necesidades de las personas.
Palabras clave: opioide, sobredosis, muerte, naloxona, estrategia, crisis
Introduction
Durant la dernière décennie, la « crise des opioïdes » a régulièrement fait la manchette des journaux, décrivant un nombre important de personnes succombant à une surdose (Dhalla et al., 2011). Cette crise, qui a pris naissance aux États-Unis il y a plus de trente ans, s’est répandue et amplifiée partout en Amérique du Nord et ailleurs dans le monde, entraînant des coûts humains et sociaux sans précédent (Alho et al., 2020). Les États-Unis, épicentre de la crise, comptaient en 2020 un peu plus de 760 000 personnes décédées de surdose, dont les deux tiers étaient directement liés aux opioïdes (U.S. Department of Health and Human Services, 2020). Proportionnellement, le Canada suit une tendance similaire avec plus de 13 900 décès liés aux opioïdes survenus entre janvier 2016 et juin 2019, les données de 2019 montrant que 80,0 % de ces décès impliquaient le fentanyl ou ses analogues (Special Advisory Committee on the Epidemic of Opioid Overdoses, 2019). Bien qu’atteints dans une moindre mesure, les pays membres de l’Union européenne ne sont pas épargnés, avec près de 9 500 décès liés aux surdoses enregistrés en 2017 (Alho et al., 2020). Les Nations Unies reconnaissent maintenant qu’il s’agit d’une épidémie de surdoses à l’échelle mondiale (United Nations Office on Drugs and Crime, 2020).
Les experts s’entendent pour dire que l’origine de cette crise sanitaire et les facteurs ayant contribué à son développement et sa persistance sont très complexes puisque ceux-ci coexistent et interagissent à plusieurs niveaux (Morin et al., 2017). De plus, cette crise entraîne des coûts importants pour les soins de santé (ex. : hospitalisations, traitements, frais de laboratoire) (Ropero-Miller et Speaker, 2019 ; Ryan, 2018 ; Vadivelu et al., 2018), des coûts sociaux (ex. : perte de productivité, violence, précarité sociale) (Morin et al., 2017), des coûts judiciaires (Ropero-Miller et Speaker, 2019) et surtout, des coûts humains importants en termes de décès associés aux surdoses, mais aussi en morbidité pour les personnes aux prises avec un trouble de l’usage des opioïdes (TUO) (Florence et al., 2021).
Problématique et objectif de recherche
Dans ce contexte, des actions sont nécessaires pour sauver des vies et réduire les méfaits. Un volume important de publications sur différentes stratégies dans ce contexte est disponible, ce qui a donné lieu à de nombreuses revues systématiques. À notre connaissance, aucune revue systématique n’a tenté de comprendre l’étendue et la diversité des stratégies déployées. Dans le cadre de cette étude, nous empruntons à l’Organisation mondiale de la santé (2018) le terme « stratégie », défini comme l’ensemble des actions mises en œuvre en réponse à la crise des opioïdes afin de diminuer le nombre de surdoses, ou réduire les méfaits ou les décès liés à celles-ci. Ces stratégies ont pris différentes formes : lois, programmes de santé publique, projets de recherche, interventions de santé ou sociales, changements de pratiques professionnelles, etc. Elles comprennent des « programmes » qui sont définis comme un ensemble d’actions développées par un organisme faisant autorité, généralement le gouvernement ou la santé publique et des « interventions », définies comme des actions entreprises pour, avec ou au nom d’un individu ou d’une population afin d’évaluer, d’améliorer, de maintenir, de promouvoir ou de modifier la santé, le fonctionnement ou l’état de santé (Organisation mondiale de la santé, 2018). Les décideurs et les responsables de la santé publique doivent pouvoir s’appuyer sur des données probantes pour déployer des stratégies appropriées. Devant le nombre important et la diversité des différentes stratégies déployées ces dernières années, il semble maintenant nécessaire de les recenser et de tenter de comprendre leur utilité.
L’objectif de cette étude est donc de rassembler et de synthétiser les revues systématiques existantes, comprenant des études sur les différentes stratégies utilisées dans le contexte de la crise des opioïdes, en tenant compte des obstacles et des facilitateurs de leur succès, particulièrement celles pouvant être utilisées ou adaptées en contexte québécois ou canadien. Cela permettra de guider les réflexions, les actions et les recherches futures en répondant à deux questions de recherche. 1. Quelles sont les stratégies déployées en réponse à la crise des opioïdes en Amérique du Nord ? 2. Et quels sont les obstacles et les facilitateurs pour ces stratégies dans ce contexte ?
Cadre de référence
Reconnaissant la complexité de la crise, un cadre socioécologique (Jalali et al., 2020) a été développé. Il représente les multiples sphères d’influence dérivées des facteurs individuels, des relations interpersonnelles et des influences communautaires et sociales, en soulignant la nécessité d’une approche plus large et plus intégrée qui inclut la prévention, le traitement et les interventions de secours en cas de surdose (figure 1).

Sur le plan individuel, les facteurs de risque incluent, entre autres, des facteurs sociodémographiques, la santé physique ou mentale et la douleur. Sur le plan interpersonnel, on note les antécédents familiaux d’abus de substance, l’accès à des opioïdes et l’influence de la famille, des amis et des collègues. Sur le plan communautaire, on retrouve, par exemple, le risque perçu par les prescripteurs, le type de médicaments opioïdes et la disponibilité des traitements. Finalement, sur le plan social, on note, entre autres, les médias et les réseaux sociaux, la criminalisation et les programmes gouvernementaux. Chacun de ces plans doit être considéré lors du développement de stratégies, diversifiées et intégrées, pour pouvoir atténuer la crise des surdoses (Jalali et al., 2020).
Méthodologie
Une analyse du contenu des revues systématiques recensées portant sur les principales stratégies utilisées en réponse à la crise des opioïdes a été réalisée. Elle comporte une phase de recherche, une phase de sélection et une phase d’analyse (Beaucher et Jutras, 2007 ; Maison, 2010). Ce choix méthodologique a été fait pour répondre à l’objectif de recherche, mais aussi pour des raisons de faisabilité en lien avec l’imposant volume d’articles publiés sur le sujet. Cette méthodologie très structurée permet de comparer et de mettre en relief les résultats de différentes revues systématiques et de résumer des données probantes qui peuvent porter sur différentes stratégies destinées à répondre à une problématique spécifique (Smith et al., 2011), dans ce cas-ci, la crise des surdoses. Ces résultats peuvent ensuite fournir aux décideurs les preuves dont ils ont besoin pour apporter des réponses concrètes à cette crise sanitaire (Smith et al., 2011).
Démarche méthodologique
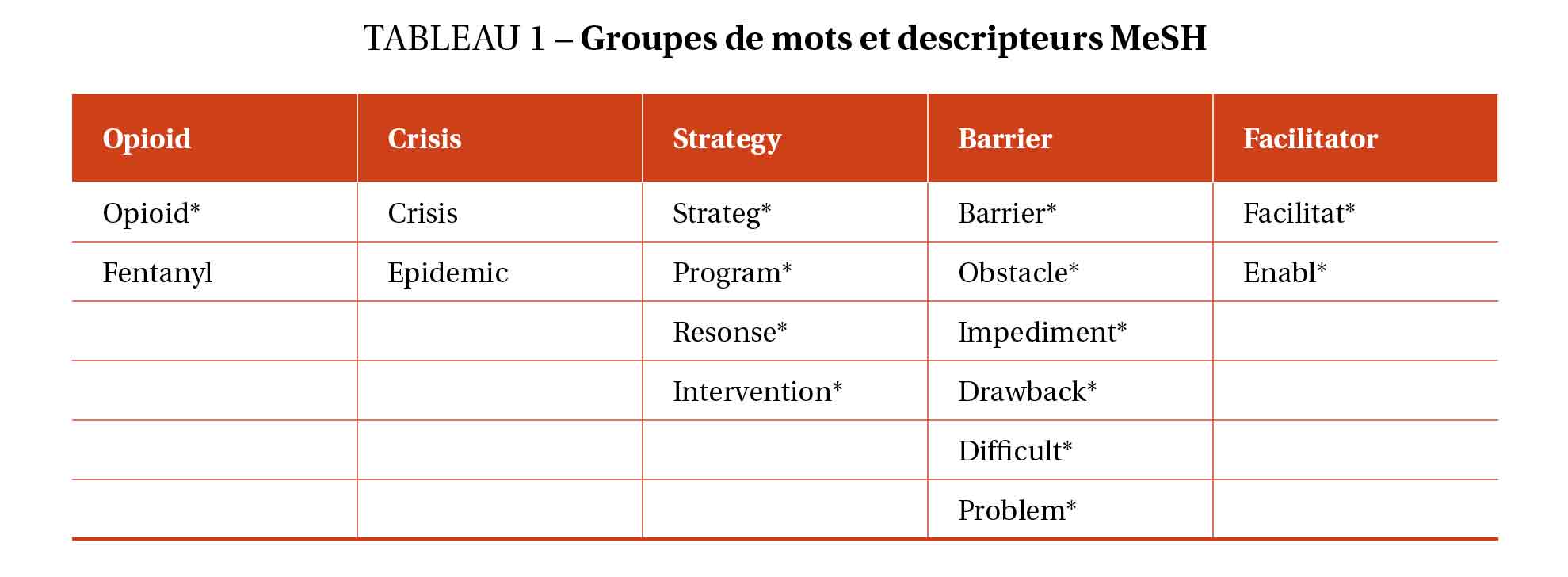
Des groupes de mots et de descripteurs MeSH ont été identifiés (Tableau 1) et ont été combinés avec des articles booléens dans la stratégie de recherche. Celle-ci a été élaborée à partir des spécificités de chacune des bases de données sélectionnées et a été validée par un bibliothécaire universitaire.
La recherche documentaire a été réalisée conformément aux lignes directrices PRISMA (Moher et al., 2009) dans quatre bases de données, soit CINAHL, Medline, PsychINFO et PubMed, sélectionnées afin d’inclure des articles de différentes disciplines et des stratégies diversifiées.
Critères d’inclusion et d’exclusion
Les articles inclus devaient répondre aux critères d’inclusion suivants : 1) revues systématiques ou méta-analyses ; 2) concernent les stratégies, programmes, réponses ou interventions face à la crise des opioïdes ; 3) disponibles en texte intégral ; 4) menés en Amérique du Nord ; 5) publiés entre 2010 et juillet 2019. Les articles qui ne répondaient pas à ces critères ont été exclus.
Le choix de n’inclure que des revues systématiques et des méta-analyses a permis de réaliser cette étude dans un court délai compte tenu du grand volume d’articles disponibles, et d’obtenir des résultats de grande qualité. Cette approche permet ainsi d’inclure indirectement les résultats de très nombreux articles. Plusieurs termes et expressions ont été inclus pour recenser et décrire les différentes stratégies. Le choix de restreindre la recherche à l’Amérique du Nord a été fait, d’abord parce que ce continent est l’épicentre de la crise, a généré un grand volume d’articles et a une longue expérience en lien avec ce phénomène, mais aussi parce que nous croyons que ces stratégies peuvent être plus utiles et applicables au contexte québécois ou canadien, vu le contexte socioculturel plus semblable. Enfin, la recherche a été limitée aux articles publiés depuis 2010, lorsque l’épidémie de surdoses est devenue une crise sanitaire sans précédent (Dasgupta et al., 2018), jusqu’à juillet 2019, au moment de l’étude.
Sélection des articles
Les revues systématiques trouvées dans les bases de données ont été importées dans le gestionnaire de référence Endnote, puis dans l’application Web Rayyan (Ouzzani et al., 2016) pour la sélection des articles. Cette tâche a été réalisée indépendamment, à l’aveugle, par deux auteures de cette étude (IS et AD) et une troisième auteure (SC) a tranché pour l’article qui n’a pas fait consensus.
Évaluation de la qualité
La qualité des articles a été évaluée à l’aide de l’outil d’évaluation CASP (Critical Appraisal Skills Programme, 2018). Il comprend dix questions qui permettent de poser un regard critique sur les articles pour juger de la validité et la fiabilité de leurs conclusions. Entre autres, il permet d’évaluer si l’article comprenait une question de recherche bien définie et si les articles importants et pertinents ont été inclus dans leur analyse.
Analyse des données
Une analyse thématique du contenu des revues systématiques a été réalisée. Quatre thèmes ont émergé à la lecture des articles, chacun représentant un type de stratégies ayant des attributs similaires, soit : celles ciblant la prescription d’opioïdes ou d’alternatives, la distribution de naloxone, l’utilisation conjointe d’interventions psychosociales avec les traitements aux agonistes des opioïdes (TAO) et l’innovation dans la recherche sur le TUO. Chaque stratégie a ensuite été associée à son plan socioécologique (figure 1) (Jalali et al., 2020). L’analyse des données rédigée par la chercheuse principale a été soutenue par les co-chercheur.euse.s.
Résultats
Description des études
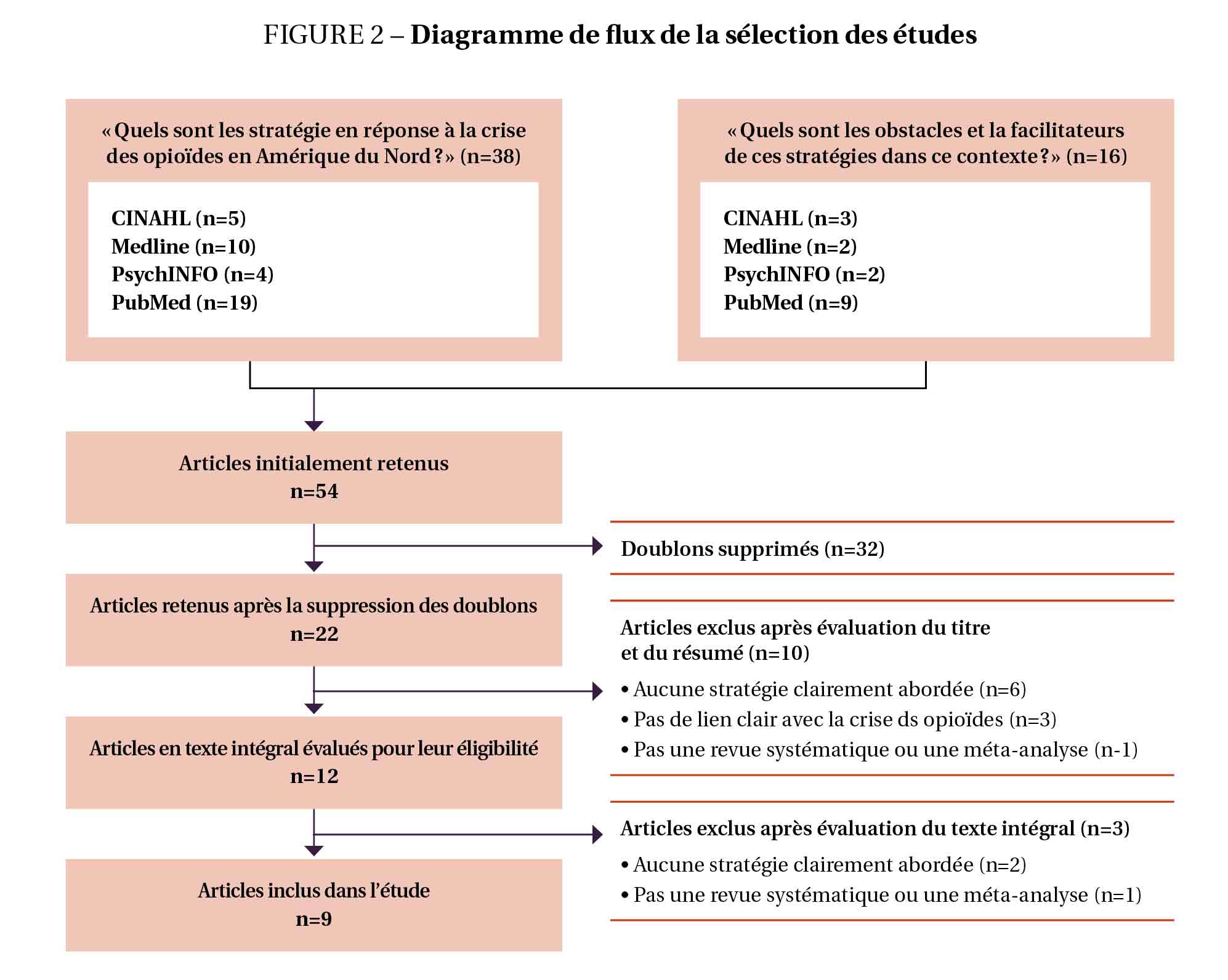
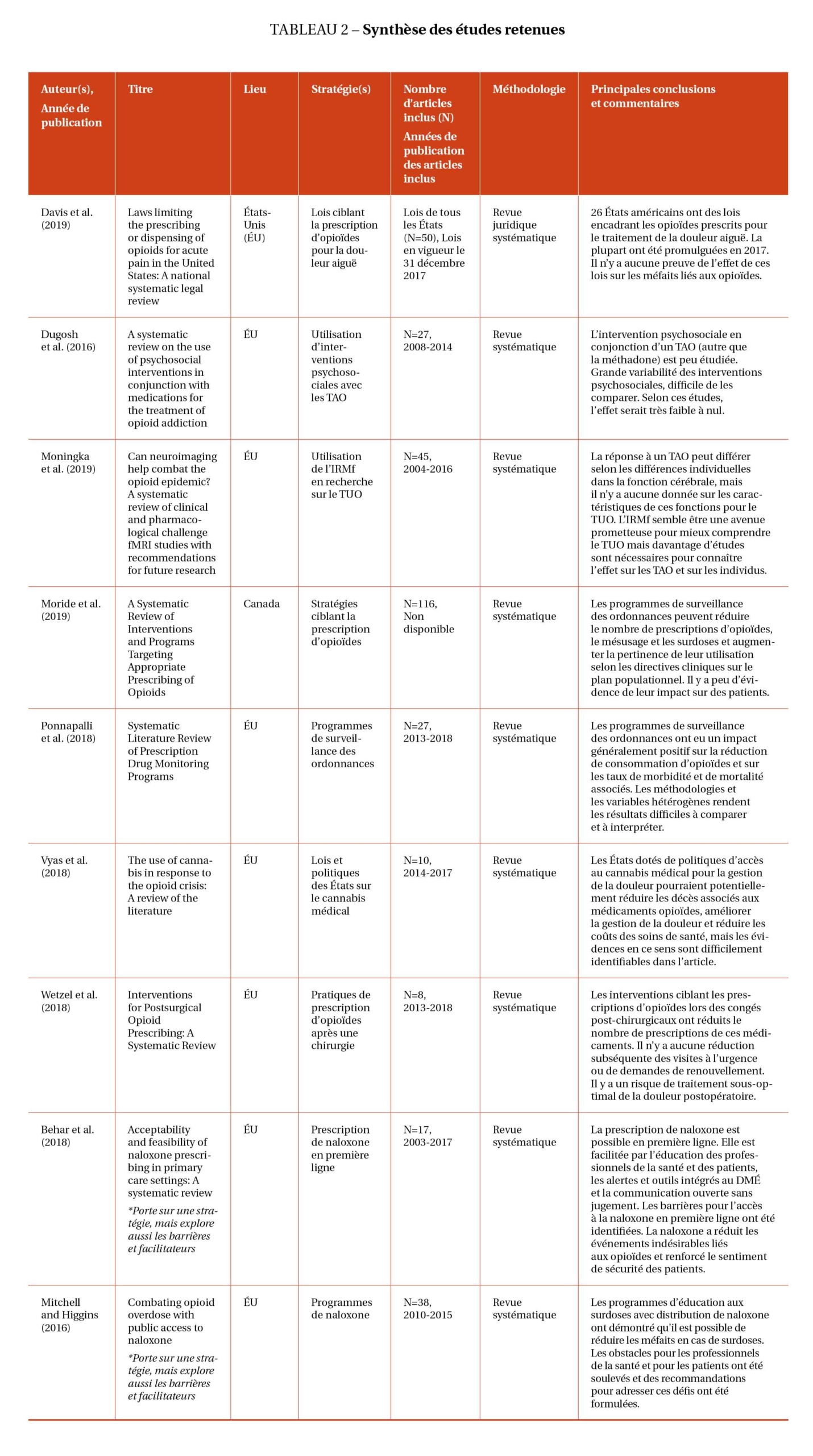
La recherche documentaire a initialement permis d’identifier 54 documents, dont 38 décrivaient des stratégies en réponse à la crise des surdoses et 16 discutaient également de barrières et de facilitateurs au succès des stratégies. Après avoir éliminé les doublons (n=32), 22 articles ont été retenus et l’évaluation de leurs titres et résumés a abouti au rejet de 10 articles qui ne répondaient pas aux critères d’inclusion. Pour les 12 documents restants, une lecture complète du texte a permis d’en retirer 3 autres qui ne répondaient pas aux critères d’inclusion. Au total, 9 articles ont été retenus pour l’analyse finale. La figure 2 présente le diagramme de flux. La fidélité interjuges était élevée avec une mesure d’accord Kappa de 0,91. Les neuf articles inclus ont été publiés dans neuf revues scientifiques différentes, la majorité provenant des États-Unis (n=8) et une (n=1) du Canada (Moride et al., 2019). Ensemble, ces revues systématiques ont tenu compte de 338 études et lois. La synthèse
des articles inclus dans cette étude est présentée dans le tableau 2.
Qualité des articles
Les articles inclus ont été évalués par la chercheuse principale, aidée par le second auteur, à l’aide de l’outil CASP (Critical Appraisal Skills Programme, 2018) destiné à l’analyse critique des revues systématiques. Cette évaluation qualitative a montré que toutes les études abordaient une question de recherche claire, examinaient des articles appropriés et que leurs résultats répondaient à leur(s) question(s). Deux articles (Dugosh et al., 2016 ; Moningka et al., 2019) n’ont utilisé que deux bases de données dans leur stratégie de recherche et certains critères d’inclusion pouvaient manquer de clarté, ce qui ne permet pas d’être certain que toutes les études pertinentes ont été incluses. Pour les revues systématiques qui comprenaient des données quantitatives (n=4) (Behar et al., 2018 ; Dugosh et al., 2016 ; Vyas et al., 2018 ; Wetzel et al., 2018), aucune n’a clairement discuté de l’exactitude des résultats en mentionnant, par exemple, les intervalles de confiance. Certaines (Dugosh et al., 2016 ; Vyas et al., 2018) ont mentionné la taille de l’échantillon et la valeur de p, mais sans détailler davantage. En plus d’étudier une stratégie, certains auteurs (Behar et al., 2018 ; Dugosh et al., 2016 ; Mitchell et Higgins, 2016 ; Moride et al., 2019 ; Vyas et al., 2018 ; Wetzel et al., 2018) ont également tenté de comprendre les avantages, les risques et les coûts liés à celle-ci (n=6).
La plupart des études ne mentionnent pas avoir fait l’évaluation de la qualité des articles inclus dans leur revue systématique. Seules deux études l’ont clairement décrit (n=2) (Moride et al., 2019 ; Wetzel et al., 2018), tandis que d’autres (n=2) (Behar et al., 2018 ; Mitchell et Higgins, 2016) ont mentionné la qualité des articles sans expliquer comment elle a été évaluée, ou dans certains cas (n=4) (Dugosh et al., 2016 ; Moningka et al., 2019 ; Ponnapalli et al., 2018 ; Vyas et al., 2018), ne l’ont pas mentionnée du tout. Le manque de transparence sur l’évaluation de la qualité des articles peut laisser planer un doute sur la rigueur de leur méthodologie et donc, de leurs conclusions.
Types de stratégies en réponse à la crise des surdoses
Les stratégies repérées dans les articles retenus ont pu être classées sous quatre thèmes : celles ciblant la prescription d’opioïdes ou d’alternatives, la distribution de naloxone, l’utilisation conjointe d’interventions psychosociales avec les TAO et l’innovation dans la recherche sur le TUO.
Stratégies ciblant la prescription d’opioïdes ou d’alternatives
Les stratégies ciblant la prescription d’opioïdes ou d’alternatives étaient nombreuses, mais de nature hétérogène. Elles avaient pour objectif de réduire le nombre, la puissance ou la durée de médicaments opioïdes prescrits.
Dans le cadre socioécologique de la crise des opioïdes (Jalali et al., 2020), les stratégies ciblant les lois et les règlements relèvent du plan social. Une revue juridique systématique a analysé les lois états-uniennes qui concernent la prescription d’opioïdes, en présumant que ces lois étaient des moyens bien intentionnés de réduire les méfaits liés aux opioïdes (Davis et al., 2019). Au total, 26 États avaient de telles lois en vigueur et 65,0 % d’entre elles ont été adoptées depuis 2017, cette tendance suggérant que d’autres allaient être adoptés prochainement (Davis et al., 2019). Ces lois limitent le type de médicament prescrit, la durée, la posologie ou le nombre de comprimés par jour pouvant être prescrits. Une autre revue systématique (Vyas et al., 2018) a évalué les lois et les politiques de santé états-uniennes relatives au cannabis médical. Les auteurs suggéraient que l’utilisation du cannabis médical était une alternative aux opioïdes pour la gestion de la douleur dans le contexte de la crise des surdoses. Ils ont voulu démontrer une association entre les États les plus permissifs en la matière et la réduction potentielle de prescriptions d’opioïdes, ainsi que de leurs méfaits associés. Selon cette étude, les États autorisant l’utilisation du cannabis médical avaient le potentiel de réduire la mortalité liée aux opioïdes, les hospitalisations, les surdoses, les coûts des soins de santé et d’améliorer la gestion de la douleur (Vyas et al., 2018).
D’autres stratégies concernaient les professionnels qui prescrivent des opioïdes ou les pharmaciens qui les dispensent. Il s’agit notamment de programmes de surveillance des prescriptions et de bases de données centralisées des prescriptions de chaque patient qui sont accessibles à tous les professionnels de la santé dans le but de lutter contre le détournement et l’abus d’opioïdes prescrits (Moride et al., 2019 ; Ponnapalli et al., 2018). Les recherches visant à comprendre l’impact de ces programmes ne sont pas concluantes et les résultats diffèrent d’un État, ou province, à l’autre (Moride et al., 2019 ; Ponnapalli et al., 2018). Moride et al. (2019) stipulent cependant que lorsque ces programmes de surveillance des ordonnances sont combinés à d’autres types de stratégies ciblant la prescription d’opioïdes, ceux-ci sont prescrits à de plus faibles doses. De plus, des changements dans les outils de prescription des dossiers médicaux électroniques (DMÉ), la formation des professionnels de la santé et la prise de décision partagée entre le professionnel et son patient ont démontré une efficacité pour réduire le nombre de prescriptions d’opioïdes. Néanmoins, aucune différence significative n’a été observée concernant le nombre de visites à l’urgence ou le nombre de renouvellements d’opioïdes. Les obstacles d’utilisation de ces programmes comprenaient des enjeux d’accessibilité et d’utilisation, le temps d’accès qui peut être long, et la faible intégration de ces programmes dans les DMÉ utilisés en première ligne (Moride et al., 2019 ; Ponnapalli et al., 2018). Une autre stratégie étudiée est celle d’encadrer la prescription d’opioïdes au congé post-chirurgical afin de réduire les méfaits liés à ces substances (Wetzel et al., 2018). Bien que ce type de stratégie ait montré une diminution du nombre de prescriptions dans ce contexte, elles n’ont pas mesuré si la douleur des patients avait été soulagée de manière adéquate ni s’il y avait un effet à plus long terme sur les méfaits liés aux opioïdes (Wetzel et al., 2018).
Enfin, sur le plan individuel, une étude s’est intéressée aux programmes de gestion de la douleur qui utilisent des alternatives aux opioïdes (Moride et al., 2019). On sous-entend que si la douleur est contrôlée par des traitements alternatifs, il y aura moins de mésusage et de surdoses liés aux opioïdes. Ces stratégies se sont avérées efficaces pour réduire l’utilisation des opioïdes et augmenter l’utilisation d’alternatives, mais l’effet à long terme de ces interventions reste incertain (Moride et al., 2019).
Stratégies ciblant la distribution de naloxone
La naloxone est un antidote très efficace contre les intoxications aux opioïdes et peut être administrée pour contrer leurs effets, notamment en cas de surdose. Des programmes de distribution de naloxone, sur le plan socioécologique communautaire, visent à rendre cet antidote accessible aux personnes à risque de surdose et à leurs proches et ont été largement déployés et étudiés. Ils comprennent souvent un volet éducatif sur les surdoses qui lui, renseigne sur les signes et symptômes en cas de surdose, et sur comment et quand appeler à l’aide, commencer la réanimation et administrer la naloxone (Mitchell et Higgins, 2016). L’efficacité de tels programmes à renverser les symptômes de surdose est bien documentée (Behar et al., 2018 ; Mitchell et Higgins, 2016). Behar et al. (2018) recommandent que la prescription de cet antidote soit faite dans les services de santé en première ligne pour une meilleure accessibilité. Ces programmes sont facilités par la formation des prescripteurs, des outils intégrés dans le DMÉ ainsi que des lois et des politiques soutenant les stratégies de réduction des méfaits (Behar et al., 2018 ; Mitchell et Higgins, 2016). Les obstacles identifiés comprenaient, entre autres, le manque de formation, les lois restrictives, un manque de soutien politique, et des difficultés à identifier les patients potentiellement éligibles pour la naloxone. La stigmatisation sociale associée aux opioïdes et la crainte de répercussions juridiques en aidant des victimes de surdose font également obstacle aux programmes (Behar et al., 2018 ; Mitchell et Higgins, 2016). Une plus grande flexibilité de la « Loi du bon Samaritain », qui offre une protection juridique aux personnes qui appellent les secours lors d’une surdose (Gouvernement du Canada, 2019), pourrait faciliter une intervention rapide avec la naloxone et faire en sorte qu’un plus grand nombre de personnes interviennent sans crainte de représailles judiciaires (Mitchell et Higgins, 2016).
Interventions psychosociales en conjonction avec les TAO
Les TAO sont des traitements pharmacologiques prescrits pour le TUO et leur accessibilité et disponibilité se situent sur le plan socioécologique communautaire (Jalali et al., 2020). Une étude s’est intéressée à l’effet bénéfique potentiel de l’ajout d’une intervention psychosociale à ce type de traitement (Dugosh et al., 2016). Les auteurs ont relevé des approches d’intervention psychosociale très diversifiées (gestion de crise ; thérapie cognitivo-comportementale ; counseling en réduction des méfaits ; entrevue motivationnelle, etc.), rendant la comparaison difficile (Dugosh et al., 2016). Plus de la moitié des études incluses dans cette revue systématique ont conclu que toute intervention psychosociale, quelle qu’elle soit, avait un impact positif sur l’engagement des patients dans le TAO et sur la réduction de la consommation de drogues, mais ces résultats divergeaient d’une étude à l’autre (Dugosh et al., 2016).
La recherche sur le TUO
Une revue systématique (Moningka et al., 2019) a été réalisée sur une stratégie novatrice en recherche, soit l’utilisation de l’imagerie par résonnance magnétique fonctionnelle (IRMf), afin de mieux comprendre le TUO. Les auteurs soutiennent que cette stratégie a le potentiel de permettre l’acquisition de nouvelles connaissances sur la physiopathologie et le traitement du TUO, agissant ainsi sur le plan socioécologique social, afin de permettre le développement d’interventions individualisées ou ciblées plus efficaces. Les auteurs ont émis l’hypothèse que les différences individuelles de la fonction cérébrale sont liées à des différences dans la réponse au TAO. Ils ont trouvé que les personnes ayant une réponse neuronale moindre aux signaux liés aux substances opioïdes auraient une durée d’abstinence plus longue, ce qui pourrait conduire au développement de traitements qui ciblent spécifiquement ces réponses (Moningka et al., 2019). De plus, il semble y avoir des différences neurologiques dans la réponse aux opioïdes entre les femmes et les hommes, mais des recherches supplémentaires sont nécessaires pour comprendre leurs implications (Moningka et al., 2019).
Discussion
Le cadre de la crise des opioïdes (figure 1) (Jalali et al., 2020) met en lumière les facteurs de risque liés aux opioïdes en fonction de leur niveau socioécologique. Avec la complexité de la crise des surdoses et l’évolution constante de celle-ci, chacun de ces niveaux doit être analysé afin de développer et de guider des stratégies adaptées, variées et efficaces pour réduire les méfaits et les décès liés aux surdoses (Jalali et al., 2020). Cette étude a identifié des stratégies agissant sur les plans social, communautaire et individuel, mais aucune ne s’est adressée aux facteurs interpersonnels.
Stratégies sur le plan social
Les stratégies agissant sur le plan social ont le potentiel d’avoir un effet indirect, mais à grande échelle sur les personnes à risque ou en surdose (Institute of Medicine (US) Committee on Assuring the Health of the Public in the 21st Century, 2002). Parmi celles-ci se retrouvent notamment des lois encadrant la prescription et la délivrance d’opioïdes (Davis et al., 2019) ou d’alternatives à ces substances tel le cannabis médical pour la gestion de la douleur (Vyas et al., 2018), ainsi que la recherche sur le TUO utilisant l’IRMf (Moningka et al., 2019).
La législation encadrant la prescription d’opioïdes ou de cannabis médical se base sur la prémisse voulant que s’il y a moins d’opioïdes prescrits, il y aura moins de surdoses et de méfaits connexes. Néanmoins, la plupart des études visant à réduire le nombre d’ordonnances ou de renouvellements n’ont pas cherché à mesurer s’il y a une diminution des méfaits ou des décès et les études ayant cherché un tel lien n’ont pu démontrer que des preuves faibles, voire inexistantes (Barnett et al., 2017 ; Davis et al., 2019 ; Haegerich et al., 2014 ; Moride et al., 2019). Selon Davis et al. (2019) et Moride et al. (2019), aucune étude n’a pu démontrer qu’en diminuant la quantité d’opioïdes prescrits, il y aurait une réduction de l’abus ou de la consommation à long terme de ces substances.
Vyas et al. (2018) ont émis l’hypothèse que si les patients avaient accès au cannabis médical comme antalgique, ils utiliseraient moins d’opioïdes et que les méfaits liés à ces substances seraient ainsi réduits. Puisque dans le contexte, plusieurs stratégies sur plusieurs plans socioécologiques sont déployées simultanément, il est difficile de différencier l’effet de la législation encadrant l’accès au cannabis médical de celui d’autres stratégies concomitantes. Le cannabis médical n’a pas été clairement défini dans leur étude. Il était donc impossible de connaître la composition, le type et la teneur des différentes molécules actives, ni le mode d’administration de ce traitement. La plupart des études incluses dans leur revue systématique (Vyas et al., 2018) étaient basées sur des questionnaires qui présentaient plusieurs limites telles que le taux de non-réponse, les biais de recrutement ou d’autosélection. Néanmoins, les auteurs ont noté une diminution plus importante des méfaits liés aux opioïdes dans les États ayant accès au cannabis médical que dans ceux où les lois ne le permettaient pas (Vyas et al., 2018), mais en raison de la qualité douteuse de cette revue systématique, d’autres études nous semblent nécessaires pour supporter cette conclusion.
De plus, il ne semble pas y avoir de consensus sur l’utilisation du cannabis médical comme traitement antalgique. Bien que certaines études aient montré de faibles preuves de son efficacité dans la réduction de la douleur pour des conditions spécifiques telles que la sclérose en plaques (Corey-Bloom et al., 2012 ; Grant et al., 2012), les neuropathies associées au VIH (Lutge et al., 2013 ; Lynch et Campbell, 2011), les douleurs cancéreuses (Blake et al., 2017) et les douleurs neuropathiques chroniques (Jensen et al., 2015), de nombreuses études n’ont pas été concluantes et davantage d’études sont requises pour recommander une utilisation plus large du cannabis médical en gestion de la douleur (Hill et al., 2017 ; Shah et al., 2017). Malgré le faible niveau de preuve de son efficacité, compte tenu de son profil d’innocuité relativement bon (Jensen et al., 2015 ; Ware et al., 2015), il peut néanmoins être utile d’envisager l’essai d’un traitement de cannabis médical pour les patients dont les opioïdes prescrits sont inefficaces, provoquent des effets secondaires ou pour ceux qui sont à risque élevé de méfaits liés aux opioïdes (Ware et al., 2015).
Bien que la recherche sur le TUO en réponse à la crise des surdoses semble être une stratégie plutôt indirecte et surtout, avec un faible potentiel de bénéfice à court terme, elle a néanmoins été considérée dans cette étude pour plusieurs raisons. D’abord, dans leur étude sur l’utilisation de l’IRMf en recherche sur le TUO, Moningka et al. (2019) ont positionné cette stratégie directement en lien avec la crise actuelle des surdoses et ont explicité les retombées potentielles sur les traitements pour les personnes aux prises avec un TUO, qui sont particulièrement à risque de surdose. De plus, ce type d’étude permet d’accroître les connaissances scientifiques qui sont utilisées pour soutenir l’élaboration des politiques, des lois, des programmes de santé publique et des pratiques cliniques. Les études évaluées dans la revue systématique de Moningka et al. (2019) ont permis de souligner plusieurs lacunes dans les connaissances physiopathologiques du TUO et l’IRMf représente un moyen prometteur pour mieux comprendre cette condition et la diversité des réponses neurologiques aux signaux d’opioïdes, qu’elles soient liées à la génétique, au sexe, à l’ethnicité ou autres. Cependant, ce type d’études nécessite l’accès à des laboratoires de recherche spécialisés, à des équipements coûteux et à un grand nombre de patients présentant un TUO, ce qui peut présenter des obstacles de taille. Bien que le développement des connaissances scientifiques ne soit pas inscrit comme étant un élément du cadre socioécologique de la crise des opioïdes (Jalali et al., 2020), nous jugeons qu’il pourrait y être ajouté sur le plan social vu son potentiel d’impact à grande échelle. De nombreux chercheurs s’entendent sur l’importance et la nécessité de la recherche en tant que stratégie face à la crise des surdoses, notamment en pour mieux comprendre l’effet des opioïdes (Baumann et al., 2018), les traitements du TUO (Pendergrass et al., 2019 ; Rasmussen et al., 2019 ; Volkow et Collins, 2017), les traitements antalgiques plus sécuritaires (Baumann et al., 2018 ; Rasmussen et al., 2019 ; Volkow et Collins, 2017) et les traitements pour renverser les surdoses (Baumann et al., 2018 ; Volkow et Collins, 2017). À défaut d’apporter des solutions à court terme, ces études ont le potentiel d’influencer et de guider les stratégies de demain.
Stratégies sur le plan communautaire
Sur le plan communautaire, des efforts importants sont en cours pour modifier le comportement des prescripteurs, des pharmaciens et des patients face aux ordonnances d’opioïdes. Cela dit, la plupart des études sont difficiles à comparer à cause de l’hétérogénéité de leurs méthodologies, faisant en sorte que les résultats sont limités et non concordants (Franklin et al., 2015 ; Haegerich et al., 2014). Des programmes de surveillance des médicaments via des bases de données centralisées, par exemple, sont déployés partout dans le monde (Moride et al., 2019 ; Ponnapalli et al., 2018) de même que des programmes d’encadrement des opioïdes au congé post-chirurgical (Wetzel et al., 2018). Bien que certaines études aient mis en évidence une diminution du nombre de prescriptions d’opioïdes, de la mortalité et de la morbidité sur le plan populationnel, les données sur le plan individuel sur la prévention des méfaits manquent toujours pour soutenir de telles stratégies (Moride et al., 2019 ; Ponnapalli et al., 2018). Le très grand nombre d’articles sur ce type de stratégies démontre l’engouement pour celles-ci, même s’il n’y a pas de preuves solides de leur efficacité pour la réduction des méfaits (Moride et al., 2019 ; Ponnapalli et al., 2018 ; Wetzel et al., 2018). Cela peut être dû en partie au fait que les changements de comportement des prescripteurs peuvent prendre du temps à se produire et que les données en temps réel sont rarement disponibles. Puisque de nombreuses stratégies sont déployées de façon concomitante, il devient également difficile de différencier l’impact d’une stratégie spécifique des facteurs de confusion et des modificateurs d’effet (Barnett et al., 2017 ; Haegerich et al., 2014). De plus, il est possible qu’autant d’efforts soient investis dans ce type de stratégies parce qu’elles sont accessibles, tangibles et mesurables, alors qu’il serait beaucoup plus difficile de développer et d’évaluer des stratégies qui tentent de modifier les déterminants de la santé pour la prévention primaire du TUO ou des surdoses aux opioïdes. Même si l’intention de ces programmes est la diminution de l’utilisation des opioïdes, ils peuvent avoir certains effets pervers comme celui de restreindre l’accès à ces substances aux personnes qui en ont besoin selon leur état de santé. Comme les opioïdes prescrits sont généralement destinés à la gestion de la douleur, leur diminution ou leur arrêt pourrait être impossible ou cliniquement contre-indiqué (Frank et al., 2017). Certains patients pourraient avoir un soulagement insuffisant de leur douleur (Davis et al., 2019 ; Frank et al., 2017 ; Wetzel et al., 2018), ou cela pourrait même entraîner une mort prématurée (Weeks, 2016). Les contraintes concernant la prescription d’opioïdes sont potentiellement des mesures régressives, car si les patients doivent consulter un professionnel de la santé plus souvent pour faire renouveler leur médication, cela risque de leur infliger des coûts supplémentaires, plus de temps et des déplacements, affectant de manière disproportionnée les personnes les plus économiquement précaires, les menant à une plus grande vulnérabilité (Davis et al., 2019). De nombreux experts craignent également que les patients ayant un accès restreint à des opioïdes prescrits s’en procurent de façon illégale, ce qui augmenterait considérablement leur risque de surdosage (Barnett et al., 2017 ; Davis et al., 2019).
Toujours sur le plan communautaire, les stratégies de distribution de la naloxone sont largement déployées grâce à leur bonne acceptabilité sociale (Behar et al., 2018) et leur grande efficacité pour renverser les symptômes de surdoses (Behar et al., 2018 ; Bird et al., 2016 ; Kerensky et Walley, 2017 ; Mitchell et Higgins, 2016 ; Walley et al., 2013). L’accès gratuit et universel à la naloxone et aux programmes de prévention des surdoses est recommandé pour toutes les personnes à risque de surdose (McDonald et al., 2017). Celles-ci incluent les personnes sous traitement opioïde prescrit, de même que les personnes qui utilisent des drogues, peu importe leurs substances de choix, puisqu’il y a toujours des risques de contamination et de mélange des drogues (Rudd et al., 2016).
Finalement, Dugosh et al. (2016) ont conclu que l’ajout d’une intervention psychosociale à un TAO était bénéfique pour les patients, mais les preuves étaient équivoques ou ne montraient qu’un faible impact positif (Day et Mitcheson, 2017 ; Dugosh et al., 2016). Cela peut s’expliquer en partie par des difficultés méthodologiques, car les interventions psychosociales placebo pour les groupes témoins sont difficiles à réaliser et parce que les chercheurs ont inclus une grande diversité d’interventions psychosociales à leur étude, ce qui rend difficile leur comparaison (Dugosh et al., 2016). Ces auteurs ont interprété leurs résultats en faveur de l’ajout d’interventions psychosociales au TAO, mais sans fournir de preuves suffisantes pour le soutenir (Schwartz, 2016). Les patients peuvent toutefois bénéficier d’interventions ciblées pour certains problèmes liés à la toxicomanie, mais le succès du traitement du TUO est actuellement imputable au TAO, avec ou sans intervention psychosociale (Schwartz, 2016). L’effet supplémentaire de l’intervention psychosociale n’est pas clairement étayé par des preuves, ce qui implique que davantage d’études sont nécessaires et que le TAO ne devrait pas être retardé dans le but d’avoir accès à une thérapie psychosociale conjointe (Schwartz, 2016).
Stratégies sur le plan individuel
La douleur est un facteur de risque liés aux opioïdes sur le plan socioécologique individuel (Jalali et al., 2020) et une des stratégies s’y intéressant concerne des programmes de gestion de la douleur utilisant des alternatives aux opioïdes (Moride et al., 2019). Bien que les auteurs indiquent que ces programmes ont montré une diminution globale d’utilisation d’opioïdes et une augmentation de l’utilisation de traitements antalgiques alternatifs pour le traitement de la douleur, ils ne discutent pas de quelles alternatives ont été utilisés, de leur efficacité pour gérer la douleur, ni de leurs effets négatifs potentiels. Plusieurs chercheurs s’intéressent aux traitements non-opioïdes pour la gestion de la douleur en réponse à la crise des surdoses, par exemple, l’utilisation de la kétamine à faible dose (Karlow et al., 2018), l’utilisation de l’acupuncture (Burns et al., 2019 ; Yin et al., 2017) ou du cannabis médical (Bruce et al., 2018 ; Vyas et al., 2018). Malgré l’intérêt grandissant pour ce type de stratégies, l’efficacité de traitements alternatifs aux opioïdes ne semble pas faire consensus, mais la plupart des auteurs s’entendent sur le besoin d’individualiser les soins en réponse aux besoins de chaque patient en choisissant avec lui ou elle, de façon concertée, le traitement le plus adapté (Arnstein et Herr, 2019 ; Burns et al., 2019 ; Vyas et al., 2018).
Vue globale
L’analyse des stratégies face à la crise des opioïdes fait ressortir l’importance de réhumaniser les soins (Behar et al., 2018 ; Koh, 2015 ; Mitchell et Higgins, 2016) et de dispenser beaucoup plus de formation dans le contexte de la crise des surdoses, tant aux patients, qu’aux professionnels de la santé et à la population générale (Behar et al., 2018 ; Krieger et al., 2018). Il semble également essentiel que la « Loi du Bon Samaritain » soit respectée et que les équipes de policiers et d’ambulanciers soient bien formées pour l’appliquer, puisqu’on dénote davantage d’appels d’urgence en cas de surdose, contribuant ainsi à sauver des vies là où cette loi est en vigueur (Mitchell et Higgins, 2016 ; Zadoretzky et al., 2017). Dans une situation aussi complexe que l’épidémie de surdose d’opioïdes, les interventions ascendantes, dites bottom-up, sont particulièrement indiquées, car elles sont directement adaptées aux besoins des personnes à risque ou en surdose dans leur contexte (Palombi et al., 2019). Finalement, on observe que la plupart des interventions sont réalisées sur les plans socioécologiques les plus distants de l’individu, soit social et communautaire, mais que peu ou pas de stratégies n’ont été répertoriées sur les plans individuel ou interpersonnel. Il va sans dire qu’il est urgent, dans le contexte de la crise des surdoses, d’agir sur tous les plans socioécologiques des facteurs de risque liés aux opioïdes afin d’atténuer cette crise sanitaire.
Limites
La méthodologie de cette étude présente certaines limites. Puisque la plupart des revues systématiques incluses n’explicitaient pas leur processus d’évaluation de la qualité, il était parfois difficile de juger de la validité de leurs conclusions. En outre, nos résultats reflètent les stratégies qui ont fait l’objet d’une revue systématique et peuvent inclure un biais de sélection puisque celles qui n’ont pas fait l’objet d’une revue systématique ne sont pas incluses. Compte tenu de la complexité du sujet, beaucoup d’études ont ciblé des indicateurs tangibles et mesurables, par exemple le nombre de prescriptions de médicaments opioïdes ou le nombre de décès par surdose (Baldwin et al., 2018 ; Haegerich et al., 2014 ; McDonald et al., 2017 ; Ponnapalli et al., 2018). Bien que ces données fournissent des connaissances importantes, d’autres indicateurs moins étudiés tels que l’approvisionnement des drogues, les facteurs socioéconomiques ou le niveau de détresse (Dasgupta et al., 2018) sont particulièrement importants pour comprendre la situation. Comme ceux-ci sont complexes et plus difficiles à mesurer de par la nature parfois illégale de la consommation de drogues, ces données sont manquantes dans la littérature scientifique. Les données de recherche plus récentes risquent également de ne pas avoir été prises en compte vu le temps que peuvent prendre les revues systématiques à être publiées.
Conclusion et recommandations
Cette étude a mis en évidence des stratégies déployées en réponse à la crise des surdoses d’opioïdes sur les plans socioécologiques individuel, communautaire et social. Elles ciblaient la prescription d’opioïdes ou d’alternatives, la distribution de naloxone, l’ajout d’interventions psychosociales en conjonction avec les TAO et l’utilisation de l’IRMf pour la recherche sur le TUO. Les principales recommandations qui ressortent de cette étude sont d’aborder les facteurs de risques de surdoses aux opioïdes en utilisant des stratégies sur tous les plans socioécologiques et d’offrir des soins holistiques, humains et centrés sur le patient pour répondre aux besoins des individus. La distribution de naloxone est la seule stratégie avec des preuves irréfutables de son efficacité pour sauver des vies, et doit continuer à être déployée, soutenue et accessible, en association avec les autres stratégies de réduction des méfaits déjà en place. À noter que cette stratégie est efficace pour renverser les symptômes de surdose, mais ne permet pas d’agir en amont pour prévenir les surdoses. Des recherches supplémentaires sont nécessaires pour comprendre l’impact de stratégies telles que celles ciblant la prescription d’opioïdes ou de traitements alternatifs, l’ajout d’interventions psychosociales en conjonction avec les TAO, ou la recherche en lien avec le TUO et les autres facteurs de risque de surdose dans le contexte de la crise des opioïdes. Davantage d’études canadiennes et québécoises sont souhaitables pour comprendre l’impact des stratégies dans le contexte local. En tant que société, il serait important de remettre en question notre approche à la santé, à la gestion de la douleur, et aux déterminants qui poussent les gens à consommer des opioïdes, parfois au risque de leur vie.
Références
Alho, H., Dematteis, M., Lembo, D., Maremmani, I., Roncero, C. et Somaini, L. (2020). Opioid-related deaths in Europe: Strategies for a comprehensive approach to address a major public health concern. International Journal of Drug Policy, 76, 102616. https://doi.org/https://doi.org/10.1016/j.drugpo.2019.102616
Arnstein, P. et Herr, K. (2019). Shifting focus : from the opioid crisis to quality pain management. Journal of gerontological nursing, 45(6), 3-5.
Baldwin, N., Gray, R., Goel, A., Wood, E., Buxton, J. A. et Rieb, L. M. (2018). Fentanyl and heroin contained in seized illicit drugs and overdose-related deaths in British Columbia, Canada: An observational analysis. Drug and Alcohol Dependence, 185, 322-327. https://doi.org/10.1016/j.drugalcdep.2017.12.032
Barnett, M. L., Gray, J., Zink, A. et Jena, A. B. (2017). Coupling policymaking with evaluation—the case of the opioid crisis. New England Journal of Medicine, 377(24), 2306-2309.
Baumann, M. H., Kopajtic, T. A. et Madras, B. K. (2018). Pharmacological research as a key component in mitigating the opioid overdose crisis. Trends in Pharmacological Sciences, 39(12), 995-998. https://doi.org/https://doi.org/10.1016/j.tips.2018.09.006
Beaucher, V. et Jutras, F. (2007). Étude comparative de la métasynthèse et de la méta-analyse qualitative. Recherches qualitatives, 27(2), 58-77.
Behar, E., Bagnulo, R. et Coffin, P. O. (2018). Acceptability and feasibility of naloxone prescribing in primary care settings: A systematic review. Preventive Medicine, 114, 79-87. https://doi.org/10.1016/j.ypmed.2018.06.005
Bird, S. M., McAuley, A., Perry, S. et Hunter, C. (2016). Effectiveness of Scotland’s National Naloxone Programme for reducing opioid‐related deaths: a before (2006–10) versus after (2011–13) comparison. Addiction, 111(5), 883-891.
Blake, A., Wan, B. A., Malek, L., DeAngelis, C., Diaz, P., Lao, N. et O’Hearn, S. (2017). A selective review of medical cannabis in cancer pain management. Annals of palliative medicine, 6(suppl 2), s215-s222.
Bruce, D., Brady, J. P., Foster, E. et Shattell, M. (2018). Preferences for medical marijuana over prescription medications among persons living with chronic conditions: Alternative, complementary, and tapering uses. The Journal of Alternative and Complementary Medicine, 24(2), 146-153.
Burns, J. R., Kram, J. J., Xiong, V., Casadont, J. M. S., Mullen, T. A., Conway, N. et Baumgardner, D. J. (2019). Utilization of acupuncture services in the emergency department setting: a quality improvement study. Journal of patient-centered research and reviews, 6(2), 172.
Corey-Bloom, J., Wolfson, T., Gamst, A., Jin, S., Marcotte, T. D., Bentley, H. et Gouaux, B. (2012). Smoked cannabis for spasticity in multiple sclerosis: a randomized, placebo-controlled trial. CMAJ, 184(10), 1143-1150. https://doi.org/10.1503/cmaj.110837
Critical Appraisal Skills Programme. (2018). CASP appraisal checklists. https://casp-uk.b-cdn.net/wp-content/uploads/2018/03/CASP-Systematic-Review-Checklist-2018_fillable-form.pdf
Dasgupta, N., Beletsky, L. et Ciccarone, D. (2018). Opioid Crisis: No Easy Fix to Its Social and Economic Determinants. American Journal of Public Health, 108(2), 182-186. https://doi.org/10.2105/ajph.2017.304187
Davis, C. S., Lieberman, A. J., Hernandez-Delgado, H. et Suba, C. (2019). Laws limiting the prescribing or dispensing of opioids for acute pain in the United States: A national systematic legal review. Drug and Alcohol Dependence, 194, 166-172. https://doi.org/10.1016/j.drugalcdep.2018.09.022
Day, E. et Mitcheson, L. (2017). Psychosocial interventions in opiate substitution treatment services : does the evidence provide a case for optimism or nihilism? Addiction, 112(8), 1329-1336.
Dhalla, I. A., Persaud, N. et Juurlink, D. N. (2011). Facing up to the prescription opioid crisis. Bmj, 343, d5142. https://doi.org/10.1136/bmj.d5142
Dugosh, K., Abraham, A., Seymour, B., McLoyd, K., Chalk, M. et Festinger, D. (2016). A systematic review on the use of psychosocial interventions in conjunction with medications for the treatment of opioid addiction. Journal of Addiction Medicine, 10(2), 93-103. https://doi.org/10.1097/ADM.0000000000000193
Florence, C., Luo, F. et Rice, K. (2021). The economic burden of opioid use disorder and fatal opioid overdose in the United States, 2017. Drug and Alcohol Dependence, 218, 108350. https://doi.org/10.1016/j.drugalcdep.2020.108350
Frank, J. W., Lovejoy, T. I., Becker, W. C., Morasco, B. J., Koenig, C. J., Hoffecker, L., Dischinger, H. R., Dobscha, S. K. et Krebs, E. E. (2017). Patient outcomes in dose reduction or discontinuation of long-term opioid therapy: A systematic review. Annals of Internal Medicine, 167(3), 181-191. https://doi.org/10.7326/M17-0598
Franklin, G., Sabel, J., Jones, C. M., Mai, J., Baumgartner, C., Banta-Green, C. J., Neven, D. et Tauben, D. J. (2015). A comprehensive approach to address the prescription opioid epidemic in Washington State: milestones and lessons learned. American Journal of Public Health, 105(3), 463-469.
Gouvernement du Canada. (2019). À propos de la Loi sur les bons samaritains secourant les victimes
de surdose. https://www.canada.ca/fr/sante-canada/services/dependance-aux-drogues/consommation-problematique-medicaments-ordonnance/opioides/apropos-loi-bons-samaritains-secourant-victimes-surdose.html
Grant, I., Atkinson, J. H., Gouaux, B. et Wilsey, B. (2012). Medical marijuana: clearing away the smoke. The open neurology journal, 6, 18. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3358713/pdf/TONEUJ-6-18.pdf
Haegerich, T. M., Paulozzi, L. J., Manns, B. J. et Jones, C. M. (2014). What we know, and don’t know, about the impact of state policy and systems-level interventions on prescription drug overdose.
Drug Alcohol Depend, 145, 34-47. https://doi.org/10.1016/j.drugalcdep.2014.10.001
Hill, K. P., Palastro, M. D., Johnson, B. et Ditre, J. W. (2017). Cannabis and pain: a clinical review. Cannabis and cannabinoid research, 2(1), 96-104.
Institute of Medicine (US) Committee on Assuring the Health of the Public in the 21st Century. (2002). Understanding population health and its determinants. Dans The Future of the Public’s Health in the 21st Century. National Academies Press (US). https://www.ncbi.nlm.nih.gov/books/NBK221225/
Jalali, M. S., Botticelli, M., Hwang, R. C., Koh, H. K. et McHugh, R. K. (2020). The opioid crisis: a contextual, social-ecological framework. Health Research Policy and Systems, 18(87), 2. https://doi.org/10.1186/s12961-020-00596-8
Jensen, B., Chen, J., Furnish, T. et Wallace, M. (2015). Medical marijuana and chronic pain: a review of basic science and clinical evidence. Current Pain and Headache Reports, 19(10), 50. https://doi.org/10.1007/s11916-015-0524-x
Karlow, N., Schlaepfer, C. H., Stoll, C. R., Doering, M., Carpenter, C. R., Colditz, G. A., Motov, S., Miller, J. et Schwarz, E. S. (2018). A systematic review and meta‐analysis of ketamine as an alternative to opioids for acute pain in the emergency department. Academic Emergency Medicine, 25(10), 1086-1097.
Kerensky, T. et Walley, A. Y. (2017). Opioid overdose prevention and naloxone rescue kits: what we know and what we don’t know. Addiction Science & Clinical Practice, 12(1), 4. https://doi.org/10.1186/s13722-016-0068-3
Koh, H. (2015). Community approaches to the opioid crisis. JAMA, 314(14), 1437-1438.
Krieger, M. S., Goedel, W. C., Buxton, J. A., Lysyshyn, M., Bernstein, E., Sherman, S. G., Rich, J. D., Hadland, S. E., Green, T. C. et Marshall, B. D. L. (2018). Use of rapid fentanyl test strips among young adults who use drugs. International Journal of Drug Policy, 61, 52-58. https://doi.org/https://doi.org/10.1016/j.drugpo.2018.09.009
Lutge, E. E., Gray, A. et Siegfried, N. (2013). The medical use of cannabis for reducing morbidity and mortality in patients with HIV/AIDS. Cochrane Database of Systematic Reviews, (4), Cd005175. https://doi.org/10.1002/14651858.CD005175.pub3
Lynch, M. E. et Campbell, F. (2011). Cannabinoids for treatment of chronic non-cancer pain; a systematic review of randomized trials. British Journal of Clinical Pharmacology, 72(5), 735-744. https://doi.org/10.1111/j.1365-2125.2011.03970.x
Maison, P. (2010). La méta-analyse sur données résumées. Recherche en soins infirmiers, (2), 18-24.
McDonald, R., Campbell, N. D. et Strang, J. (2017). Twenty years of take-home naloxone for the prevention of overdose deaths from heroin and other opioids—Conception and maturation. Drug and Alcohol Dependence, 178, 176-187. https://doi.org/https://doi.org/10.1016/j.drugalcdep.2017.05.001
Mitchell, K. D. et Higgins, L. J. (2016). Combating opioid overdose with public access to naloxone. Journal Of Addictions Nursing, 27(3), 160-179. https://doi.org/10.1097/JAN.0000000000000132
Moher, D., Liberati, A., Tetzlaff, J., Altman, D. G. et Group, A. T. P. (2009). Preferred reporting items
for systematic reviews and meta-analyses: The PRISMA statement. Annals of Internal Medicine, 151(4), 264-269. https://doi.org/10.7326/0003-4819-151-4-200908180-00135
Moningka, H., Lichenstein, S., Worhunsky, P. D., DeVito, E. E., Scheinost, D. et Yip, S. W. (2019). Can neuroimaging help combat the opioid epidemic? A systematic review of clinical and pharmacological challenge fMRI studies with recommendations for future research. Neuropsychopharmacology, 44(2), 259-273. https://doi.org/10.1038/s41386-018-0232-4
Moride, Y., Lemieux-Uresandi, D., Castillon, G., de Moura, C. S., Pilote, L., Faure, M. et Bernartsky, S. (2019). A systematic review of interventions and programs targeting appropriate prescribing of opioids. Pain Physician, 22(3), 229-240.
Morin, K. A., Eibl, J. K., Franklyn, A. M. et Marsh, D. C. (2017). The opioid crisis: past, present and future policy climate in Ontario, Canada. Substance Abuse Treatment, Prevention & Policy, 12, 1-7. https://doi.org/10.1186/s13011-017-0130-5
Organisation mondiale de la santé. (2018). International Classification of Health Interventions (ICHI). Organisation mondiale de la santé. https://www.who.int/standards/classifications/international-classification-of-health-interventions
Ouzzani, M., Hammady, H., Fedorowicz, Z. et Elmagarmid, A. (2016). Rayyan—a web and mobile app for systematic reviews. Systematic reviews, 5(1), 210.
Palombi, L., Olivarez, M., Bennett, L. et Hawthorne, A. N. (2019). Community forums to address the opioid crisis: An effective grassroots approach to rural community engagement. Substance abuse : research and treatment, 13, 1178221819827595.
Pendergrass, S. A., Crist, R. C., Jones, L. K., Hoch, J. R. et Berrettini, W. H. (2019). The importance of buprenorphine research in the opioid crisis. Molecular Psychiatry, 24(5), 626-632. https://doi.org/10.1038/s41380-018-0329-5
Ponnapalli, A., Grando, A., Murcko, A. et Wertheim, P. (2018). Systematic literature review
of prescription drug monitoring programs. American Medical Informatics Association Annual Symposium Proceedings, 2018, 1478-1487. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6371270/pdf/2974898.pdf
Rasmussen, K., White, D. A. et Acri, J. B. (2019). NIDA’s medication development priorities in response to the Opioid Crisis: ten most wanted. Neuropsychopharmacology, 44(4), 657-659.
Ropero-Miller, J. D. et Speaker, P. J. (2019). The hidden costs of the opioid crisis and the implications for financial management in the public sector. Forensic Science International : Synergy, 1, 227-238. https://doi.org/https://doi.org/10.1016/j.fsisyn.2019.09.003
Rothberg, R. L. et Stith, K. (2018). Fentanyl : A whole new world? Journal of Law, Medicine & Ethics, 46(2), 314-324. https://doi.org/10.1177/1073110518782937
Rudd, R. A., Aleshire, N., Zibbell, J. E. et Matthew Gladden, R. (2016). Increases in drug and opioid overdose deaths—United States, 2000–2014. American Journal of Transplantation, 16(4), 1323-1327. https://doi.org/10.1111/ajt.13776
Ryan, S. A. (2018). Calculating the real costs of the opioid crisis. Pediatrics, 141(4). https://doi.org/10.1542/peds.2017-4129
Schwartz, R. P. (2016). When added to opioid agonist treatment, psychosocial interventions do not further reduce the use of illicit opioids: a comment on Dugosh et al. Journal of Addiction Medicine, 10(4), 283.
Shah, A., Craner, J. et Cunningham, J. L. (2017). Medical cannabis use among patients with chronic pain in an interdisciplinary pain rehabilitation program: Characterization and treatment outcomes. Journal Of Substance Abuse Treatment, 77, 95-100. https://doi.org/https://doi.org/10.1016/j.jsat.2017.03.012
Smith, V., Devane, D., Begley, C. M. et Clarke, M. (2011). Methodology in conducting a systematic review of systematic reviews of healthcare interventions. BMC Medical Research Methodology, 11(1), 1-6.
Special Advisory Committee on the Epidemic of Opioid Overdoses. (2019). National report : Opioid-related harms in Canada web-based report. Public Health Agency of Canada. https://health-infobase.canada.ca/substance-related-harms/opioids
U.S. Department of Health and Human Services. (2020). Opioid crisis statistics. https://www.hhs.gov/opioids/about-the-epidemic/opioid-crisis-statistics/index.html
United Nations Office on Drugs and Crime. (2020). World drug report 2020: Drug use and health consequences. https://wdr.unodc.org/wdr2020/field/WDR20_Booklet_2.pdf
Vadivelu, N., Kai, A. M., Kodumudi, V., Sramcik, J. et Kaye, A. D. (2018). The opioid crisis: a comprehensive overview. Current Pain and Headache Reports, 22(3), 1-6.
Volkow, N. D. et Collins, F. S. (2017). The role of science in addressing the opioid crisis. New England Journal of Medicine, 377(4), 391-394. https://www.nejm.org/doi/pdf/10.1056/NEJMsr1706626?articleTools=true
Vyas, M. B., LeBaron, V. T. et Gilson, A. M. (2018). The use of cannabis in response to the opioid crisis: A review of the literature. Nursing Outlook, 66(1), 56-65. https://doi.org/10.1016/j.outlook.2017.08.012
Walley, A. Y., Xuan, Z., Hackman, H. H., Quinn, E., Doe-Simkins, M., Sorensen-Alawad, A., Ruiz, S. et Ozonoff, A. (2013). Opioid overdose rates and implementation of overdose education and nasal naloxone distribution in Massachusetts: interrupted time series analysis. Bmj, 346, f174. https://doi.org/10.1136/bmj.f174
Ware, M. A., Wang, T., Shapiro, S., Collet, J.-P., Boulanger, A., Esdaile, J. M., Gordon, A., Lynch, M., Moulin, D. E. et O’Connell, C. (2015). Cannabis for the management of pain: Assessment of safety study (COMPASS). The Journal of Pain, 16(12), 1233-1242. https://doi.org/https://doi.org/10.1016/j.jpain.2015.07.014
Weeks, W. B. (2016). Hailey. JAMA, 316(19), 1975-1976. https://doi.org/10.1001/jama.2016.10251
Wetzel, M., Hockenberry, J. et Raval, M. V. (2018). Interventions for postsurgical opioid prescribing:
A systematic review. JAMA Surgery, 153(10), 948-954. https://doi.org/10.1001/jamasurg.2018.2730
Yin, C., Buchheit, T. E. et Park, J. J. (2017). Acupuncture for chronic pain: an update and critical overview. Current opinion in anaesthesiology, 30(5), 583-592.
Zadoretzky, C., McKnight, C., Bramson, H., Des Jarlais, D., Phillips, M., Hammer, M. et Cala, M. E. (2017). The New York 911 Good samaritan law and opioid overdose prevention among people who inject drugs. World Medical & Health Policy, 9(3), 318-340. https://proxybiblio.uqo.ca:2087/doi/pdf/10.1002/wmh3.234








